睪固酮補充療法(TRT)完整問答|效果、副作用與攝護腺癌疑慮全解析
睪固酮低下會造成疲倦、性慾下降、情緒低落與肌肉流失,睪固酮補充療法(TRT)是目前主流的治療選項。 本文完整說明 TRT 的適應對象、常見劑型比較、副作用管理,以及「TRT 會不會導致攝護腺癌?」這個最多人擔心的問題。
摘要: 睪固酮補充療法(Testosterone Replacement Therapy, TRT)適用於有症狀且血清睪固酮確認低下(< 300 ng/dL)的男性性腺功能低下症(Hypogonadism)患者,可改善性慾、勃起功能、體力、情緒及骨密度。主要副作用包括紅血球增多症(需定期監測血球比容)、暫時性不孕及生殖腺萎縮。TRT 不會「導致」攝護腺癌;但已確診攝護腺癌者為禁忌症。 本文由泌尿科專科醫師周孟翰說明 TRT 的適應症、各劑型比較、副作用管理,以及 TRT 與攝護腺癌風險的正確認識。
「我是不是需要補充荷爾蒙?」
「醫師,我最近半年特別容易累,性慾也降很多,晨勃幾乎消失,而且整個人很悶,感覺不像以前的自己。」
「我有聽說可以補充男性荷爾蒙,但又擔心補了會得攝護腺癌。」
這段對話幾乎每個月在門診都會出現,通常發生在 45 歲以上的男性身上,也有越來越多 35–45 歲的族群開始注意到類似症狀。
睪固酮低下(睪固酮缺乏症)不是單純的「老化正常現象」。症狀影響生活品質時,正確的評估與治療可以讓人有顯著的改善感受。但在考慮 TRT 之前,有幾件事需要先弄清楚。
什麼是睪固酮?正常值是多少?
睪固酮(Testosterone)是最主要的男性荷爾蒙,由睪丸的萊氏細胞(Leydig Cells)分泌。它在男性的功能涵蓋:
- 維持性慾(Libido)與勃起功能
- 維持肌肉量與骨密度
- 促進紅血球生成
- 影響情緒、認知功能與活力
- 體毛與第二性徵維持
血清睪固酮正常範圍: 300–1000 ng/dL(各實驗室略有差異)
- < 300 ng/dL:符合睪固酮低下診斷門檻(需兩次清晨空腹抽血確認)
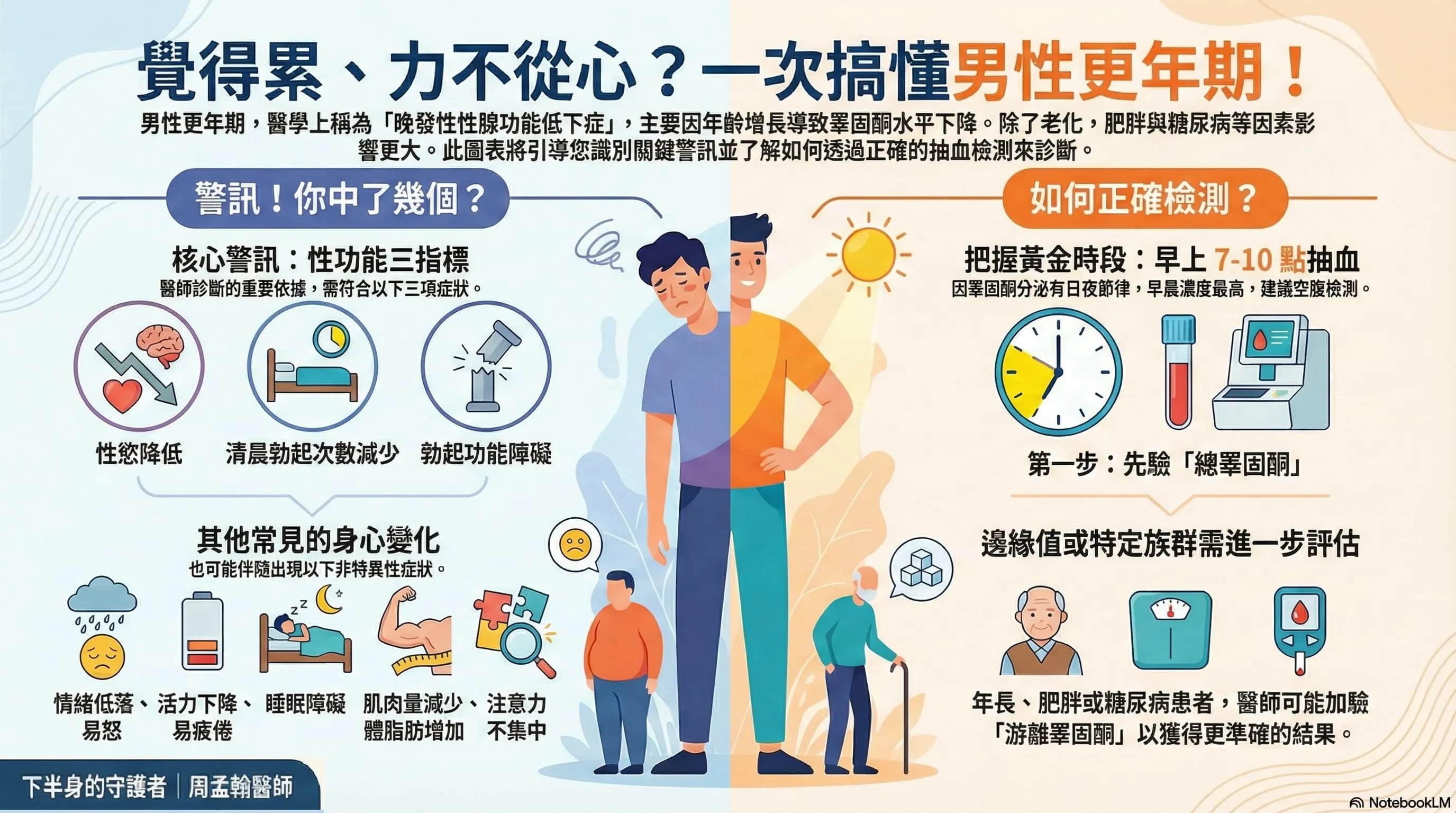
- 清晨 7–10 點抽血最準確(睪固酮在這段時間最高)
睪固酮低下的症狀
睪固酮低下的症狀可能與憂鬱症、甲狀腺功能低下、過度疲勞等狀況高度重疊,需搭配血液檢查才能確認:
典型症狀:
- 性慾降低,對性行為失去興趣
- 勃起功能障礙,特別是晨勃消失
- 持續疲倦感,即使充足睡眠後仍然如此
- 情緒低落、易怒或煩躁
- 難以集中注意力(腦霧感)
身體組成變化:
- 肌肉量減少,體脂肪增加(尤其腹部脂肪)
- 骨密度下降(長期低下可能增加骨折風險)
- 體毛減少
- 貧血傾向
TRT 適合誰?評估流程
並非所有「感覺累」的男性都需要 TRT。補充前的評估步驟:
第一步:確認症狀與血液檢查
- 血清總睪固酮(Total Testosterone):兩次清晨空腹測值 < 300 ng/dL
- 游離睪固酮(Free Testosterone):若總睪固酮介於 300–400 ng/dL 但症狀明顯,游離睪固酮偏低也支持診斷
- LH、FSH:判斷問題源自睪丸(原發性)還是腦垂體(繼發性)
- 排除其他原因:甲狀腺功能、泌乳激素、血糖
第二步:排除禁忌症
以下情況不可使用 TRT:
- 已確診或高度懷疑攝護腺癌
- 乳癌(男性少見但存在)
- 嚴重紅血球增多症(血球比容 > 54%)
- 未控制的嚴重睡眠呼吸中止症
- 計畫近期生育(TRT 會抑制精子生成,欲生育者另有替代方案)
- 嚴重心衰竭(液體滯留風險)
TRT 有哪些劑型?
| 劑型 | 使用方式 | 優點 | 缺點 |
|---|---|---|---|
| 肌肉注射針劑 | 每 1–4 週注射一次 | 作用確實、不需每日用藥 | 注射後濃度波動較大;需回診或自行注射 |
| 長效針劑(Nebido®) | 每 10–14 週注射一次 | 濃度穩定、回診頻率低 | 起效較慢 |
| 外用凝膠(Gel) | 每日塗抹於肩膀或大腿 | 濃度穩定、無需注射 | 每日使用、接觸傳播風險(需避免皮膚接觸) |
| 皮膚貼片 | 每日更換 | 使用簡便 | 部分患者皮膚過敏 |
| 口服製劑(Andriol®) | 每日 2–3 次 | 無需注射 | 生物利用率低,效果較不穩定 |
台灣目前最常用的是肌肉注射(短效或長效)與外用凝膠兩種,建議與醫師討論最適合個人生活型態的劑型。
TRT 可以帶來哪些改善?
開始 TRT 後,改善出現的時間因症狀而異:
| 改善項目 | 預期出現時間 |
|---|---|
| 性慾提升 | 3–6 週 |
| 勃起功能改善 | 3–6 個月 |
| 體力與活力增加 | 3–6 週 |
| 情緒穩定、煩躁減少 | 3–6 週 |
| 肌肉量增加 | 3–6 個月(需配合運動) |
| 骨密度改善 | 6 個月–1 年(需長期治療) |
TRT 的效果因人而異,需要搭配合理的運動與生活型態調整,才能達到最佳效果。
TRT 的副作用——如何監測與管理
主要副作用
紅血球增多症(Erythrocytosis)
TRT 會刺激紅血球生成,使血球比容(Hematocrit)升高。若超過 54%,血液黏稠度增加,有血栓風險,需暫停或減量。
→ 監測方式:治療開始後 3、6、12 個月定期抽血檢查血球比容
暫時性不孕
TRT 透過負回饋抑制腦垂體,使 LH 和 FSH 下降,導致睪丸內睪固酮降低,精子生成減少甚至停止。停止 TRT 後,多數患者的精子生成在 6–12 個月內恢復,但不保證完全恢復。
→ 有生育需求者:改用促性腺激素(如 HCG)刺激睪丸,在提升睪固酮的同時保留生育能力
睪丸萎縮
因外源性睪固酮抑制自然分泌,睪丸體積可能縮小 10–20%,通常不影響功能,停藥後可部分恢復。
皮膚油脂增加與痤瘡
類似青春期荷爾蒙變化,多數患者症狀輕微。
乳腺組織增生(Gynecomastia)
睪固酮在體內可被芳香化酶轉化為雌激素,部分男性出現輕度女性化乳房。可透過選擇性芳香化酶抑制劑或調整劑量處理。
定期監測計畫
| 監測項目 | 時間點 |
|---|---|
| 血清睪固酮 | 每 3–6 個月 |
| 血球比容(CBC) | 每 3–6 個月 |
| PSA 攝護腺特異抗原 | 每 6–12 個月 |
| 血脂與血糖 | 每年 |
| 直腸指診(DRE) | 每年 |
最多人擔心的問題:TRT 會不會導致攝護腺癌?
這是幾乎每一位考慮 TRT 的患者都會問的問題,也是過去幾十年間醫學界持續討論的重要議題。
舊觀念(已被推翻):1940 年代 Huggins 與 Hodges 的研究顯示,去除睪丸可使攝護腺癌退縮,因此推論睪固酮是攝護腺癌的「燃料」,長達數十年的教科書都告知「TRT 增加攝護腺癌風險」。
現代醫學共識(飽和模型,Saturation Model):
Morgentaler 等學者在 2000 年代後期提出「飽和模型」,得到大量研究支持:
- 攝護腺的雄性激素受體在相對低的睪固酮濃度下即達到飽和(約 250 ng/dL)
- 在飽和點以上,繼續升高睪固酮對攝護腺細胞生長的刺激幾乎沒有額外效應
- 多項大型研究顯示,接受 TRT 的男性,攝護腺癌發生率並不高於未接受治療者
重要的臨床共識(2025 年 EAU / AUA 指引):
- TRT 不會導致正常男性罹患攝護腺癌
- 對於低風險攝護腺癌已接受根治性治療且持續追蹤無復發的患者,在充分知情同意下,TRT 在嚴格監測下被認為是可討論的選項(此為特殊情況,需個案評估)
- 活動性攝護腺癌或近期治療後未確認完全緩解者:仍為 TRT 絕對禁忌症
因此,「補充睪固酮就會得攝護腺癌」是需要被更正的觀念。但這不代表 TRT 沒有任何風險——它需要定期監測 PSA,並排除既有的攝護腺癌。
TRT 不是萬能的——需要同步處理的問題
TRT 改善的是荷爾蒙本身不足所造成的症狀。以下情況 TRT 可能效果有限:
- 勃起功能障礙主要源自血管問題(如高血壓、糖尿病、動脈硬化)——需同步治療心血管風險
- 睡眠呼吸中止症(TRT 可能加重)——需先評估並治療
- 憂鬱症和焦慮症——心理治療或抗憂鬱藥可能更直接有效
什麼情況應該就醫評估?
| 情況 | 建議 |
|---|---|
| 持續疲倦、性慾下降、晨勃消失 ≥3 個月 | 泌尿科門診,抽血確認睪固酮 |
| 不明原因的情緒低落、肌肉流失 | 排除其他疾病後評估荷爾蒙 |
| 已在使用 TRT,但效果不明顯或有副作用 | 回診調整劑型或劑量 |
| 計畫近期生育但有低睪固酮症狀 | 討論 HCG 等替代方案,保留生育能力 |
周醫師的提醒
睪固酮補充療法不是「抗老逆齡神藥」,也不是洪水猛獸。它是一個適應症明確、需要評估和監測的醫療介入。
正確的做法是:先確認症狀符合、血液數值確認低下、排除禁忌症——然後在醫師監測下進行,定期追蹤血球與 PSA。對於適合的患者,TRT 確實能帶來生活品質上的顯著改善。
如果你在新店、大坪林一帶有相關困擾,或健檢報告顯示睪固酮偏低,歡迎到新店高美泌尿科診所預約,讓周孟翰醫師進行完整的荷爾蒙評估。